ЛейкозыСтраница 4
Установлено также, что наследственные иммунодефицитные состояния, такие как гамма-глобулинемия (болезнь Брутона), синдром Луи-Бара, Вискотта—Олдрича, Чедиака—Хигаси и др., сопровождаются высокой частотой возникновения лейкозов. Было показано, что на фоне наследственной недостаточности иммунной системы частота лейкозов возрастает в 10 тыс. раз.
Таблица 125
Хромосомные транслокации при разных формах лейкозов

Таким образом, без сомнения, эндогенные факторы, ионизирующая радиация, химические мутагены, вирусы, наследственные факторы играют большую роль в возникновении лейкозов у детей. Однако тонкие механизмы взаимодействия, причинно-следственные связи этих факторов требуют дальнейшего изучения. Поэтому патогенез лейкоза можно представить весьма фрагментарно.
ПАТОГЕНЕЗ. В настоящее время, согласно общепринятой клрно-вой теории лейкемогенеза, считают, что все лейкемические клетки являются потомками одной родоначальной клетки, прекратившей свою дифференцировку на одном из ранних уровней созревания. Лейкеми-ческая опухоль — самоподдерживающаяся, угнетает нормальное кроветворение, метастазирует, растет и вне органов кроветворения (рис. 93).
Лейкозы проходят в своем развитии два основных этапа. Первый этап — возникновение мутированной клетки и ее автономно пролифе-рирующего потомства — клона. На этом этапе опухоль состоит из внешне нормальных клеток, не имеющих признаков полиморфизма и ати-пизма, т.е. это моноклоновая опухоль, которая имеет доброкачественный характер.
На втором этапе в результате повторных мутаций опухолевых клеток среди них появляются новые клоны (субклоны). Следовательно, возникает поликлоновая опухоль, появляется клеточный полиморфизм, нарушается дифференцировка клеток, появляются атипичные клетки, т.е. проявляются все признаки злокачественного опухолевого роста.
Образование субклонов клеток и вторичных мутаций связывают с исчезновением с поверхности мембран гликопротеина — фибронектина.
Возможные этиологические факторы (ионизирующая радиация, вирусы и др.) воздействуют на плазматические мембраны различных клеток организма, что приводит к нарушению их функционального состояния, структуры и функции. При этом в составе клеточных мембран исчезает гликопротеин — фибронектин, который является стабилизатором клеточных мембран и препятствует их безудержной пролиферации. В результате этого наблюдается явление аутогибридизации между различными клетками организма и происходит обмен генетической и эпи-геномной информацией. При этом возникают клетки с неполноценным или избыточным ядерным материалом. Именно они могут явиться родоначальниками лейкозного клона. Клетки становятся «бессмертными», обеспечивают безудержную пролиферацию, но утрачивают способность к дифференцировке и созреванию.
Математические расчеты показывают, что достаточно одной делящейся патологической клетки, из которой в течение 3—4 месяцев через 40 последовательных делений образуется опухоль массой около 1 кг (это примерно 1012 клеток). В целом это дает развернутую клиническую картину лейкоза.
Представленная гипотеза нуждается еще в дальнейшем уточнении. Но она уже сейчас раскрывает возможности для пересмотра принципов терапии лейкозов: смещение акцента с цитостатической терапии на терапию, обеспечивающую устойчивость клеточных мембран.
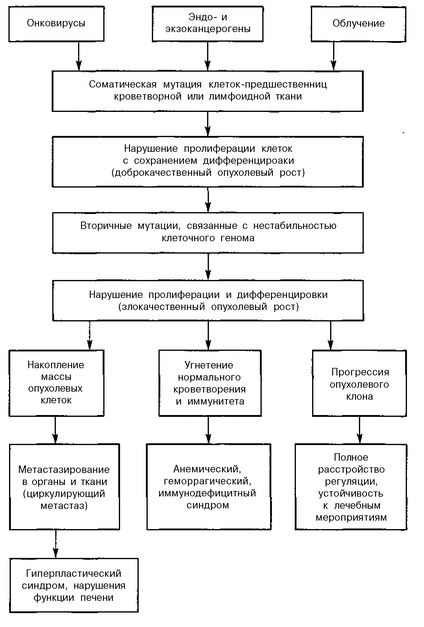
Рис. 93. Схема патогенеза лейкозов у детей 811
ОСТРЫЙ ЛИМФОБЛАСТНЫЙ ЛЕЙКОЗ
Острый лимфобластный лейкоз (ОЛЛ) характеризуется злокачественным ростом клеток лимфоидного ряда. Как уже отмечалось, данная кли-нико-гематологическая форма лейкоза составляет до 80% от общего числа острых лейкозов у детей.