Желудочно-пйщеводный рефлюксКниги / Эндоскопическая хирургия у детей / Лапароскопическая хирургия / Желудочно-пйщеводный рефлюксСтраница 2
Авторы некоторых публикаций указывают на взаимосвязь желудочно-пи-щеводного рефлюкса не только с воспалительными процессами в легких, но и с бронхиальной астмой.
Таким образом, затяжная тяжелая пневмония у детей младшего возраста, не купирующаяся при обычной терапии, а также бронхиальная астма, особенно при наличии в анамнезе частой рвоты и срыгиваний, должны стать основанием для поисков желудочно-пищеводного рефлюкса.
Наиболее распространенными и информативными методами исследования, позволяющими нередко подтвердить наличие гастро-эзофагеального реф-люкса, а в ряде случаев и уточнить его причину, являются:
1. Рентгенологическое обследование пищевода с барием;
2. Мониторинг рН в пищеводе;
3. Гастроэзофагеальная сцинтиграфия;
4. Эзофагеальная манометрия;
5. Эндоскопия (иногда с биопсией).
Лечение. Позиционная терапия — является основой консервативного лечения. К факторам, которые уменьшают проявления рефлюкса, относятся вертикальное положение больного, снижение объема и увеличение густоты содержимого желудка, изменение образа жизни, включая выбор определенных
15-6546 225 видов пищи. Все эти составляющие позволяют сделать симптомы рефлюкса менее выраженными, а порой приводят к их исчезновению. Позиционная терапия в сочетании с употреблением густой пищи может дать ребенку возможность «перерасти» рефлюкс.
Лекарственное лечение подразумевает применение антацидных препаратов, а также лекарств, предназначенных для усиления перистальтики пищевода, увеличения тонуса нижнего пищеводного сфинктера и ускорения опорожнения желудка.
Показания к оперативному лечению рефлюкса:
1. Эпизоды апноэ, требующие реанимации;
2. Рецидивирующая или длительно текущая пневмония, астмоподобный синдром, эпизоды удушья и др.;
3. Эзофагит (диагностированный клинически, эндоскопически или по данным биопсии);
4. Пептический стеноз пищевода;
5. Синдром Баретта;
6. Неэффективность консервативной терапии (позиционное и медикаментозное лечение);
7. Отказ от пожизненного приема лекарств;
22.2. Лапароскопическое вмешательство при желудочно-пищеводном рефлюксе
Наиболее распространенной и надежной методикой, используемой у детей, считают операцию Ниссена, которая заключается в создании из дна желудка манжеты, окутывающей терминальный отдел пищевода, что позволяет устранить недостаточность кардии.
Приоритет первых лапароскопических фундопликаций по Ниссену, вы-полненых в 1991 г., принадлежит хирургу общего профиля из Бельгии [14]. После первой публикации ЬсЪе.Х [12] в 1993 г. лапароскопическая фундопли-кация по Ниссену нашла применение у детей в разных странах [3, 10, 11, 14, 15, 18].
22.2.1. Методика лапароскопической фундопликаций
Расположение персонала и аппаратуры при проведении операции у детей младшего и старшего возраста показано на рис 22-1.
Ребенку в желудок устанавливается зонд возрастного диаметра.
Выполняется открытая лапароскопия, вводится первый троакар в параумби-."шкальной области (5—12 мм), накладывается пневмоперитонеум (8-10 мм Н§).
В процессе ревизии брюшной полости выбираются места введения дополнительных троакаров, ориентируясь на размеры брюшной полости пациента, наличие гепато-спленомегалии, аномалий скелета, а также с учетом предполагаемого (если необходимо) наложения гастростомы.
Расположение троакаров показано на рис 22-2.
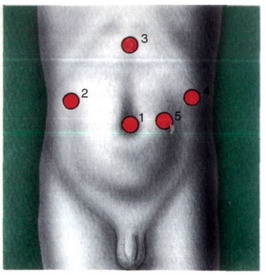
Рис. 22-2. Расположение троакаров: 1 - 5 - 5,5 мм троакар.
Пациент помещается в положение, обратное положению Тренделенбурга, с углом наклона около 10—15°.
Печень аккуратно отводят кверху, а дно желудка — книзу (с осторожностью во избежание разрыва стенки желудка).
Выполняют разрез брюшины в области пищеводно-желудочного перехода (рис. 22-3). Производят мобилизацию вначале правого края и передней поверхности пищевода с обязательной тщательной коагуляцией мелких сосудов в этой области, затем мобилизуют дно желудка и левый край пищевода (рис. 22-4), после чего становится возможным отведение пищевода влево и вверх с формированием окна позади него (диссекцией справа налево).