Острые пневмонииСтраница 3
ПАТОГЕНЕЗ. Инфекционные агенты проникают в легкие в основном бронхогенным (аэрогенным) путем с распространением возбудителя инфекции по ходу дыхательных путей в респираторные отделы.
Гематогенный путь проникновения осуществляется по сосудам большого круга кровообращения, но он имеет меньшее патогенетическое значение.
Таблица 15
Наиболее частые возбудители острой пневмонии у детей
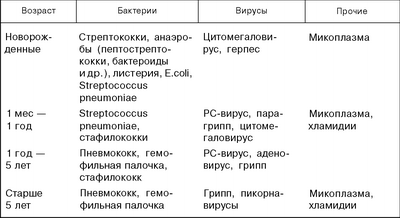
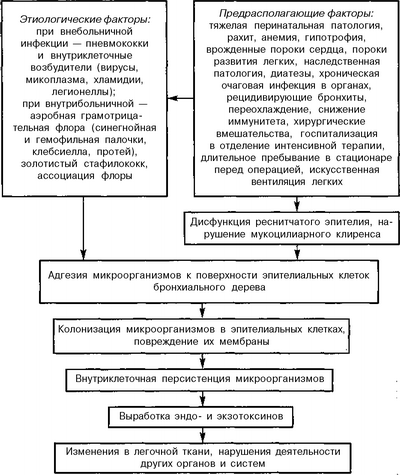
Рис. 12. Схема патогенеза острой пневмонии
Основные фазы патогенеза острой пневмонии вирусно-бактериального происхождения представлены в таблице 16.
Таблица 16
Основные фазы патогенеза острой пневмонии у детей
Фаза Основные патогенетические процессы
I Проникновение микроорганизмов и отечно-воспалительная обструкция ВДП
II Процессы неспецифического воспаления
III Активация процессов свободнорадикального окисления
IV Нарушение патофизиологических механизмов регуляции дыхания
V Дыхательная недостаточность и нарушение недыхательных функций легких
VI Метаболические и функциональные нарушения органов и систем
Первая фаза патогенеза — это проникновение микроорганизмов и отечно-воспалительная обструкция верхних дыхательных путей (ВДП). Вирусы, проникая в ВДП, повреждают их слизистую оболочку, нарушают функцию реснитчатых клеток и вызывают гиперсекрецию вязкого трахеобронхиального секрета. Это приводит к нарушению механизма мукоцилиарного клиренса и очищения ВДП от вирусно-микробных частиц. Кроме того, вирусы подавляют функции нейтрофилов, макрофагов, Т-лимфоцитов в ВДП, угнетая тем самым местную иммунную защиту организма. Эти механизмы облегчают проникновение бактерий в легочную ткань, а также вызывают отечно-воспалительные изменения в трахее и бронхах, приводящие к обструкции ВДП отечно-воспалительного генеза.
Вторая фаза патогенеза — это стадия неспецифического воспаления. Проникшие в легкие бактерии, воздействуя токсинами и ферментами, вызывают первичную альтерацию (повреждение) интерстициальной и альвеолярной ткани, ее отек, повышение проницаемости, диапедез эритроцитов и белков в просвет альвеол.
Одновременно происходит активация системы комплемента по альтернативному пути, связанная с воздействием различных компонентов бактерий. Это приводит к частичному бактериолизису, повышению проницаемости капилляров и активной миграции полиморфноядерных (ПМЯ) лейкоцитов и нейтрофилов в очаг воспаления, что обусловлено хемотаксической активностью активированных компонентов системы комплемента.
Кроме того, первичная альтерация ткани и высвобождение различных субстанций активирует фактор Хагемана (фактор XII), который запускает систему гемокоагуляции. Это обусловливает формирование микротромбозов, диссеминированного внутрисосудистого свертывания крови и нарушение микроциркуляции.
Активация фактора Хагемана запускает калликреинкининовую систему. Конечные продукты ее активации — брадикинин, кинин и другие базисные пептиды — усугубляют повышение проницаемости сосудов и вызывают сокращение гладкой мускулатуры, особенно гладких межальвеолярных мышц, усиливая обструкцию.
Инфильтрация легочной ткани ПМЯ-лейкоиитами приводит к выделению большого количества протеолитических ферментов (эластаза и др.). Это наряду с активацией тригерных систем, таких как калликреин-кининовая, гемокоагуляции, комплемента и др., приводит к вторичной альтерации легочной ткани и расширению зоны повреждения.