Инородные тела грудной клеткиКниги / Эндоскопическая хирургия у детей / Торакоскопическая хирургия / Инородные тела грудной клеткиСтраница 1
29Л. Общие сведения
Инородным телом может быть любой предмет, внедрившийся в плевральную полость или средостение различными путями.
Классификация. По локализации различают инородные тела грудной стенки с проникновением в плевральную полость, собственно инородные тела плевральной полости, переднего и заднего отделов средостения, перикарда [2].
Этиология и патогенез. Заболевание является редким видом детского травматизма. Инородное тело проникает в грудную клетку в результате травматического воздействия или внутригрудных хирургических вмешательств.
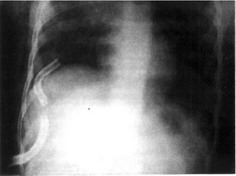
Рис. 29-1. Обзорная рентгенограмма органов грудной клетки. Инородное тело плевральной
полости
справа.
29.1.1- Особенности традиционной диагностики и лечения
Клиническая картина и диагностика. Пациенты предъявляют жалобы на боли в грудной клетке; нередко сами дети и их родители указывают на факт травмы. При инородных телах трахеи и пищевода с перфорацией и развитием медиас-тинита преобладают гипертермия, затрудненное дыхание, дисфагия, рвота. Состояние больного прогрессивно ухудшается, появляются беспокойство, апноэ. Возможно и бессимптомное развитие заболевания.
Врач, осматривающий больного, прежде всего должен тщательно собрать анамнез, уточнить характер травмы и правильно оценить состояние больного. При осмотре ребенка необходимо обратить внимание на возможные поверхностные раны. Пальпаторно можно определить крепитирующую подкожную эмфизему. Аускультативно определяют отсутствие дыхания со стороны повреждения, хрипы. На обзорных рентгеновских снимках грудной клетки возможна визуализация рентгеноконтрастного инородного тела (рис. 29-1).
Косвенными рентгенологическими признаками являются пневмоторакс, гемоторакс И смещение средостения.
Дополнительными диагностическими методами могут служить эзофагоскопия и бронхоскопия, при которых можно определить перфорацию пищевода или трахеи. УЗИ в ряде случаев позволяет достоверно верифицировать диагноз.
Лечение. Во всех случаях лечение оперативное, характер и объем его зависят от вида инородного тела и возможных осложнений, а также пути проникновения в грудную клетку. Выполняют торакотомию, ревизию грудной клетки. При наличии внутригрудного кровотечения определяют его источник, производят гемостаз. Далее, при выявлении инородного тела, производят его мобилизацию и извлечение. После этого необходимо восстановление анатомических структур. Операцию заканчивают дренированием плевральной полости.
29.2. Торакоскопическая диагностика и лечение внутригрудного инородного тела
С развитием эндоскопической хирургии в литературе появились работы об использовании торакоскопии в диагностике и лечении внутригрудных инородных тел [1—3]. Современные исследователи указывают на высокую информативность торакоскопии, а также эффективность малоинвазивного вмешательства. Однако сообщения единичны и касаются лечения взрослых [4, 6, 8].
29.2.1. Методика торакоскопии
Положение ребенка на операционном столе — на здоровом боку с отведением руки. Обезболивание общее, раздельная интубация главных бронхов с однолегочной ИВЛ. Открытый пневмоторакс накладывают в области угла лопатки при помощи торакопорта. Далее зондом-пальпатором производят декомпрессию остатков воздуха из оперируемого легкого. В торакопорт вводят видеооптическую систему и инспектируют плевральную полость. Под видеоконтролем в зависимости от вида и характера повреждения дополнительно вводят два-три инструментальных торакопорта, которые должны образовать треугольник или ромб. При выявлении в плевральной полости патологической жидкости (кровь, гной) производят ее аспирацию. После выявления источника возможного кровотечения проводят гемостатические мероприятия. Целесообразно применение монополярной коагуляции, при необходимости
возможно клипирование или наложение интракорпоральных швов. При инородных телах средостения необходимо его вскрытие, что удобнее всего произвести тупоконечными грасперами, зондом-пальпатором, насадкой аспиратора. При гнойных процессах особое внимание следует уделить тщательной аспирации патологического отделяемого, санации очага. Выявленное инородное тело тупым и острым способом следует выделить из окружающих тканей, спаек и мобилизовать для быстрой и безо-
Предпочтение следует отдавать фиксирующим инструментам захвата. При больших размерах инородного тела в ряде случаев может возникнуть необходимость миниторакотомии на месте установки торакопорта (рис. 29-3).
После основного этапа вмешательства производят повторную ревизию ме; ста нахождения инородного тела, коррекцию анатомических образований. При развившихся медиастинитах производят раздельное дренирование средостения. Во всех случаях вмешательство заканчивается санацией и дренированием плевральной полости.